Современные технологии раннего выявления, оценки, мониторинга и лечения деформаций позвоночника у детей в амбулаторных условиях

В. Е. Поляков, Т. Н. Смирнова, С. К. Дехтяр
Медицинский центр Управления делами Президента Российской Федерации, Москва
С 1999 г. в Детской поликлинике Медицинского центра Управления делами Президента РФ используется компьютерная оптическая система топографии позвоночника, разработанная в Новосибирском НИИТО (1993 г.) и принятая к серийному производству в 1996 г. Описана новизна технических решений и преимущества нового метода диагностики, оценки степени и мониторинга деформаций позвоночника у детей, возможность применения этой технологии в амбулаторных условиях.
С 1996 г. для лечения деформаций позвоночника у детей начали использовать новую технологию горизонтального растяжения позвоночника – Детензор-метод (ДМ), изобретенный немецким инженером Куртом Леонардом Кинляйном в 1980 г. и запатентованный в СССР в 1989г. ДМ сочетали с корригирующей гимнастикой и массажем спины. Опыт показал, что компьютерная оптическая топография позвоночника может с успехом применяться в амбулаторных условиях как метод тончайшей объективной оценки результатов лечения детей с деформациями позвоночника. Использование ее после Детензор-терапии позволило получить вполне объективный метод оценки ее эффективности. Огромным преимуществом оптической топографии является ее полная безвредность для пациента и персонала, возможность применять ее тогда, когда это объективно необходимо, с любой частотой исследования.
Ключевые слова: дети, деформации позвоночника, амбулаторные условия, компьютерная оптическая система топографии позвоночника, ранняя диагностика, оценка степени поражения, мониторинг, Детензор-терапия, оценка эффективности лечения.
Широко известна непосредственная связь строения позвоночника человека с прямостоянием и прямохождением. При переходе к прямохождению общий центр тяжести тела значительно поднялся над землей, площадь опоры тела резко уменьшилась. В связи с этим появилась необходимость удерживать таз относительно нижних конечностей, а верхнюю часть тела – относительно таза. При правильной осанке парциальные центры масс туловища приближаются к опорной оси тела, проходящей вертикально через теменную область, плечевой пояс, тазовый пояс и коленные суставы. Привычную осанку человек принимает автоматически, без активного усиленного сокращения мышц [2].
Позвоночник новорожденного в норме имеет прямую ось. По мере освоения ребенком положений сидя и стоя появляются физиологические изгибы. В 5-7 лет пропорции тела меняются. В этом возрасте усиливаются физиологические изгибы позвоночника: грудной кифоз и поясничный лордоз. К 7-11 годам происходит стабилизация осанки, так как в этом возрасте ребенок овладевает основными навыками удержания центров масс тела в вертикальном положении. Однако с началом занятий в школе нагрузка на позвоночник для этого возраста оказывается порой чрезмерной, превышающей функциональные возможности опорно-двигательного аппарата ребенка (занятия в школе и приготовление уроков дома заставляют ребенка находиться в положении сидя до 7-8 ч в сутки, а то и более).
Описанное выше до некоторой степени объясняет, почему одно из первых мест в структуре ортопедической патологии детей и подростков занимают функциональные нарушения позвоночника (нефиксированный кифоз, «вялая осанка», «плоская спина», нарушение осанки) и заболевания позвоночника (юношеский кифоз, ювенильный остеохондроз, диспластический сколиоз).
Деформации позвоночника выявляются в основном при проведении ежегодных профилактических осмотров детского населения ортопедами и хирургами поликлиник. Среди 480 детей, подвергнутых осмотру при диспансеризации в 1998 г., функциональные нарушения и заболевания позвоночника выявлены нами у 353 (73,5%). По нозологическим формам распределение было следующим: диспластический сколиоз – у 52 (14,73%), нарушение осанки – у 145 (41,08%), вялая осанка – у 156 (44,19%) из 353 детей.
И наши наблюдения, и данные литературы [1-11, 13-20, 24, 25, 28, 29] свидетельствуют, что решение проблемы раннего выявления заболеваний и функциональных нарушений позвоночника зависит от создания эффективной системы скрининга. Целью скрининга, в свою очередь, является как ранняя первичная диагностика, так и раннее адекватное лечение.
Общепринятым методом оценки деформации позвоночника и ее прогрессирования служит угол дуги искривления по Коббу, определяемый по рентгеновским снимкам. Однако рентгенологическое обследование позвоночника небезвредно для растущего организма ребенка. Так, по данным J. Е. Lonstein [28], типичному пациенту, проходящему курс лечения корсетом в течение трех лет, приходится производить 22 рентгеновских снимка позвоночника. D. A. Hoffman и соавт. [21], С. L. Nash и соавт. [30], Р. Sridar и соавт. [33] произвели оценку канцерогенного риска различных органов у больных сколиозом и выявили существенное возрастание риска развития рака груди у больных, подвергающихся такому частому воздействию рентгеновских лучей. Р. Sridar и соавт. [33] определили, что в этой ситуации дополнительный риск возникновения лейкоза у больных сколиозом возрастает на 5%.
Давнишней мечтой ортопедов и травматологов были обоснование уменьшения числа вынужденно необходимых рентгенологических обследований при проведении мониторинга больных со сколиозом или разработка какого-либо иного неинвазивного объективного метода диагностики, не имеющего нежелательного побочного эффекта рентгеновских лучей.
Во многих странах мира для выявления деформаций позвоночника с начала 70-х годов XX века начали использовать оптические методы измерения формы поверхности тела. Основными достоинствами этих методов являются их полная безвредность для здоровья обследуемых и обследующих и объективность получаемых результатов. В нашей стране в Новосибирском НИИТО разрабатывалась с 1993 г. и была принята в 1996 г. к серийному производству компьютерная система оценки деформации позвоночника, получившая название «Топография оптическая деформации позвоночника» (ТОДП), основанная на оригинальных принципах получения информации в виде оптических топограмм. Внедрение метода оптической топографии позволило выявить даже очень слабо выраженную, почти незначительную асимметрию позвоночника за счет новых возможностей, привнесенных этой методикой в виде новых способов описания и документирования статуса позвоночника.
Поскольку до настоящего времени все еще не найдены надежные признаки раннего выявления прогрессирующих форм сколиозов, риск прогрессирования выявляемого сколиоза до тяжелой формы сохраняется для каждого ребенка с такой патологией. В связи с этим важно подчеркнуть, что ТОДП позволяет объективно контролировать рост и развитие скелета у детей от 5-летнего возраста до естественного прекращения у человека этих процессов, да к тому же делать это в виде динамического наблюдения (мониторинга) без оглядки на нежелательное побочное действие, как это бывает при использовании рентгеновских лучей. Оптическую топографию у каждого конкретного ребенка можно использовать хоть ежедневно.
Система ТОДП имеет достаточное количество оптико-электронных топографических показателей, описывающих дорсальную поверхность в трех проекциях, оснащена быстродействующим электронным оборудованием, имеет разработанные принципы маркировки топографически контрастными маркерами основных аналитических ориентиров, разработанные соотношения топографической шкалы измерения дорсальной поверхности туловища к истинному положению тел позвонков. Следует особо подчеркнуть, что система ТОДП адаптирована к амбулаторно-поликлиническим условиям.
Новизна технических решений, положенных в основу метода ТОДП, состоит в использовании оптического метода проекции полос и пространственного детектирования фазы для обработки первичной информации, что позволяет с более высокой точностью и пространственным разрешением определять форму обследуемой поверхности.
Оптический сигнал, несущий полную информацию об исследуемой поверхности, в системе ТОДП возникает следующим образом. Простой слайд-проектор проецирует на эту поверхность оптическое изображение в виде параллельных вертикально ориентированных светлых и темных полос одинаковой ширины на непрозрачном экране (эталонная плоскость). По нормам к поверхности это оптическое изображение регистрирует телевизионная камера (рис. 1). Конструкция оптической части ТОДП позволяет при необходимости изменять дистанцию съемки, что делает возможным обследование пациентов любых возрастных групп, начиная с возраста 5 лет. С целью дополнительной адаптации оптической части ТОДП к росту обследуемых на основании эталонной плоскости смонтировано установочное место пациента, которое можно регулировать по высоте.
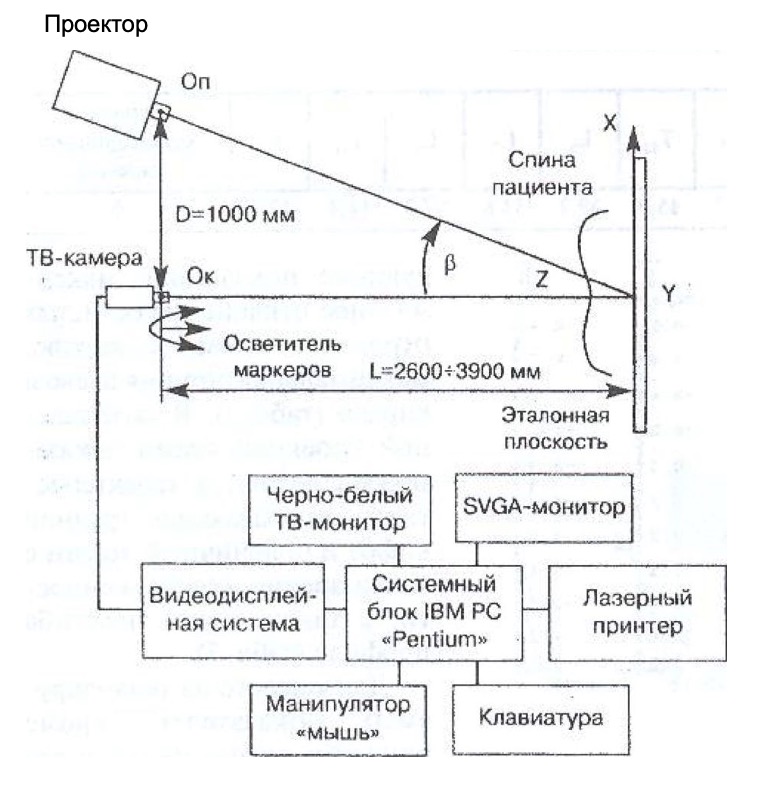
Рис. 1. Структурная схема компьютерного оптического топографа.
Оn, Ок – входные зрачки объективов проектора и телевизионной камеры.
X, Y, Z – декартова система координат.
D – расстояние между объективом проектора и объективом телевизионной камеры.
L – расстояние между объ¬ективом телевизионной камеры и эталонной плоскостью в зависимости от роста обследуемого пациента.
Основные этапы обработки снимков пациента следующие:
1) введение в компьютер изображения спроецированных полос;
2) автоматическое выделение границы обследуемой поверхности;
3) детектирование полос по модулю 2;
4) полутоновое представление восстановленной формы поверхности;
5) отображение препарата кривизны поверхности в латеральном направлении;
6) отображение топограммы восстановленной поверхности.
Все перечисленные этапы представлены на рис. 2.
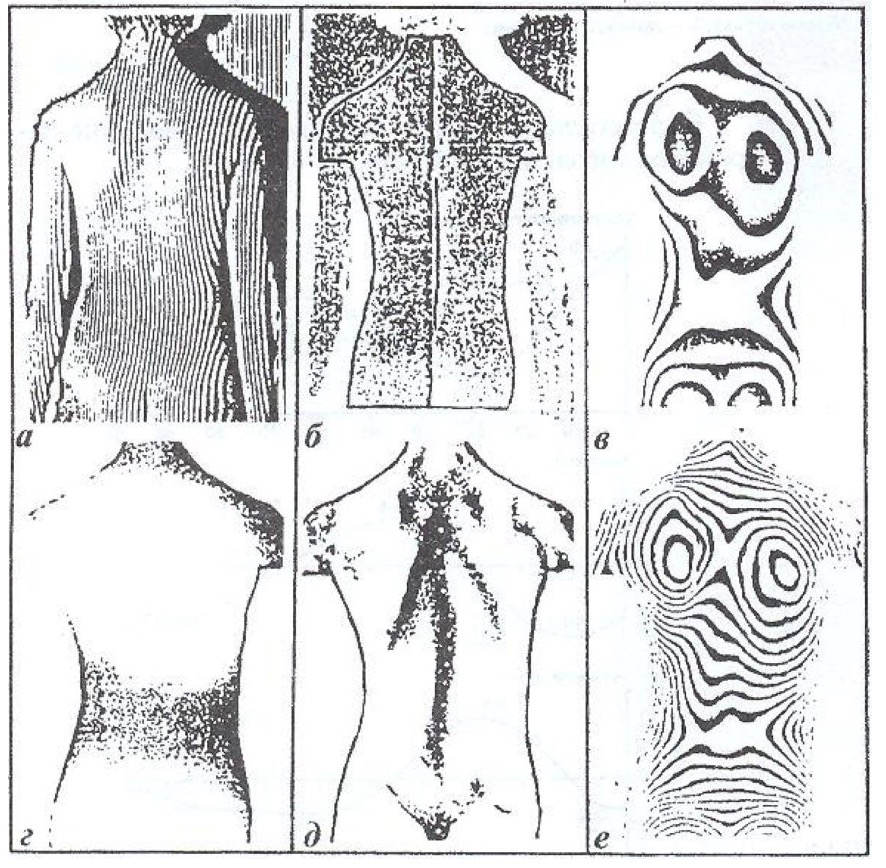 Рис. 2. Изображение основных этапов обработки снимка пациента.
Рис. 2. Изображение основных этапов обработки снимка пациента.
а – введенное в компьютер и изображение спроецированных полос;
б – автоматически выделенная граница обследуемой поверхности;
в – фаза детектирования полос по модулю 2;
г – полутоновое представление восстановленной формы поверхности
д –
е –
Для получения достоверных и сопоставимых количественных параметров дорсальной поверхности необходима привязка анализируемой поверхности к костным структурам скелета. Для этой цели на поверхности выделяются анатомические ориентиры при помощи светоотражательных маркеров. По этим маркерам оценивается положение туловища в пространстве и взаимоориентация отдельных его частей.
Поскольку в период динамического наблюдения пациенты находятся в стадии роста, для корректного сопоставления полученных данных в графических описаниях используют относительную шкалу уровня от 0 до 100%. Нулевой уровень этой шкалы соответствует вершине межягодичной складки, а уровень 100% – положению наиболее выступающего остистого отростка седьмого шейного позвонка С-7.
Привязка шкалы к позвоночнику осуществляется при помощи таблицы, построенной для разных возрастных групп по усредненным данным (табл. 1). Эта таблица с точностью в 2% позволяет определить уровень расположения центров тел позвонков.
Табл.1. Уровень расположения центров тел позвонков

Изображение общего вида пациента во фронтальной плоскости показано на рисунке 3.

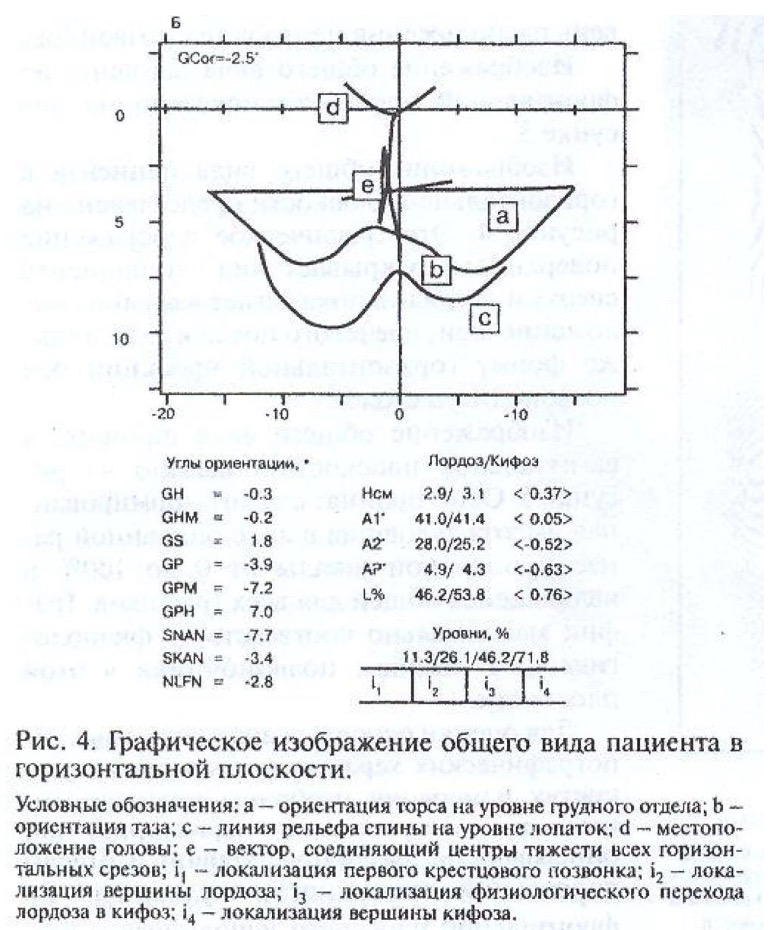
Изображение общего вида пациента в горизонтальной плоскости представлено на рисунке 4. Это графическое изображение поверхности открывает вид на пациента сверху и наглядно показывает взаимное положение шеи, плечевого пояса и таза, а также форму горизонтальной проекции оси позвоночного столба.
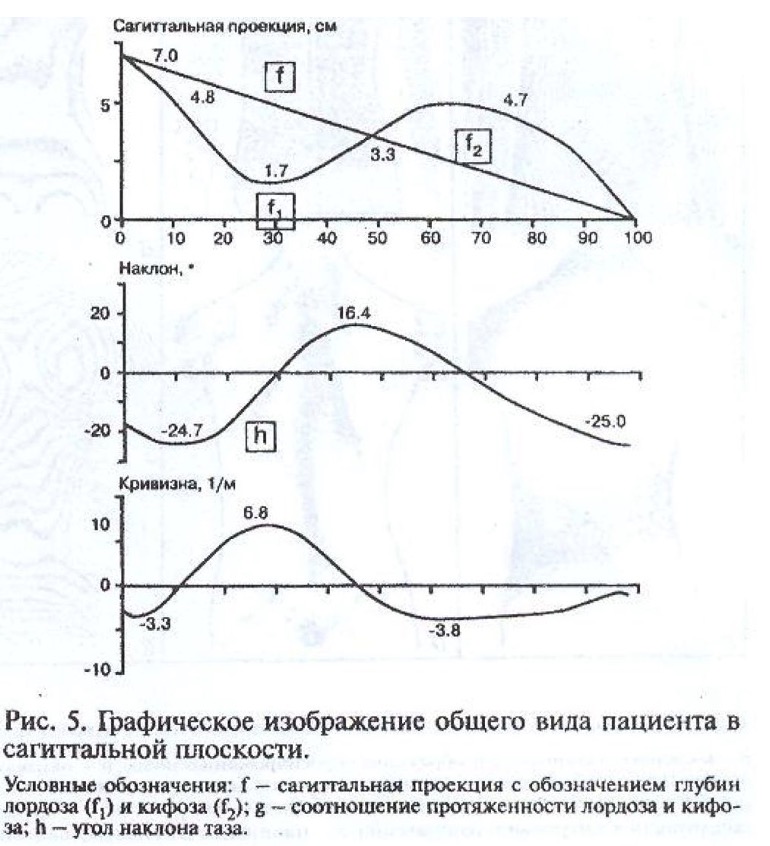
Изображение общего вида пациента в сагиттальной плоскости показано на рисунке 5. Осью ординат служит нормированная высота туловища в виде описанной ранее процентной шкалы от 0 до 100% и являющейся общей для всех графиков. График максимально соответствует физиологическим изгибам позвоночника в этой плоскости.
Для оценки основных анализируемых топографических характеристик в трех плоскостях измерения отобраны количественные и качественные характеристики, описывающие различные уровни и отделы дорсальной поверхности туловища. Во фронтальной плоскости использованы следующие показатели: максимальное отклонение остистых отростков влево и вправо, максимальная ротация влево и вправо (табл. 2). В сагиттальной проекции этими показателями являются характеристики, описывающие грудной кифоз и поясничный лордоз с точки зрения их выраженности, а также точки перегиба профиля (табл. 3).

Для каждого из анализируемых показателей, кроме описания интенсивности его проявления, оценивается сторона поражения и локализация. Оценка ортопедического статуса определяется по следующим параметрам:
1) Состояние вертикальной оси туловища:
– Компенсированное (норма) – до 0,6
– Субкомпенсированное – от 0,7 до 1,5
– Некомпенсированное – более 1,5
Отрицательная цифра обозначает преобладание параметра слева, положительная – справа.
2) Степень латерального осевого отклонения. Определяется по параметрам паравертебрального угла поворота — показатель «R» в латеральном анализе выходной формы обследования.
3) Есть признаки перекоса таза. Нет признаков перекоса таза. Угол перекоса таза наглядно изображается вектором «а».
Физиологической нормой перекоса таза является наклон вектора «а» не более 1,5°. Знак минус (–) перед параметром отклонения определяет относительное укорочение правой нижней конечности, знак (+) – левой нижней конечности.
4) Скручивание туловища в горизонтальной проекции. Эти отклонения определяются по форме горизонтального анализа (вид сверху) и характеризуются углом пространственной ориентации плечевого и тазового пояса пациента. Данный угол рассчитывается разницей параметров GH (показатель «а» в сагиттальном анализе выходной формы обследования) и GP («b» – угол ориентации таза). За норму принимается разница указанных параметров, равная 1°. Линия, соединяющая центры трех стандартизованных уровней сагиттального профиля (шейный, среднегрудной, пояснично-крестцовый), может служить дополнительным ориентиром для объемной оценки отклонений оси позвоночного столба.
5) Тип осанки в сагиттальной проекции (вид сбоку): оценка типа осанки в сагиттальной проекции при помощи компьютерно-оптической методики дает возможность определения глубины (в см) кифотической и лордотической дуг физиологических изгибов позвоночного столба, а также процентное соотношение их протяженности («f» сагиттального анализа).
Динамическое наблюдение за больными необходимо проводить до окончания роста скелета, то есть, когда риск прогрессирования сколиоза станет минимальным.
Для проведения мониторинга деформации позвоночника у детей и подростков выделены пять основных групп наблюдения, приведенные в таблице 4. Для каждой из этих групп устанавливается периодичность топографического обследования
Табл. 4. Мониторинг основных групп наблюдения детей и подростков в зависимости от степени деформации позвоночника.
В качестве критериев причисления к той или иной группе используются следующие топографические параметры: I) максимальное отклонение линии остистых отростков во фронтальной плоскости на уровне вершины основной дуги искривления; 2) максимальный угол поворота дорсальной поверхности в горизонтальной плоскости на уровне вершины основной дуги искривления; 3) максимальная объемная асимметрия на уровне вершины основной пути искривления.
Помимо долговременных плановых обследований для пациентов, проходящих курс лечебных мероприятий, по назначению врача могут проводиться и краткосрочные динамические наблюдения с целью оценки эффективности лечения и реализации индивидуального подхода к каждому пациенту.
В Детской поликлинике Медицинского центра Управления делами Президента Российской Федерации метод топографического определения деформаций позвоночника применяется с июля 1999 г. Ко времени проведения анализа (февраль 2000 г.) за 8 мес. обследовано 140 детей разного возраста (табл. 5).
Распределение детей по полу, возрасту и выявленной патологии позвоночника представлено в таблице 6.
При проведении анализа клинических наблюдений по возрастным и половым различиям обследованных детей установлено, что у мальчиков (25 человек) преобладали менее выраженные функциональные нарушения, в то время как у девочек (55 человек) – структурные деформации позвоночника. В то же время для ряда топографических характеристик характерно превышение их у мальчиков (угол раскрытия кифоза, высота дуги кифоза, кривизна в шейном отделе).
Табл. 5. Распределение детей с деформацией позвоночника по полу и возрасту

При оценке топографических показателей во фронтальной плоскости выявлено, что у девочек они превышают аналогичные у мальчиков по правой стороне, а по локализации — в шейной и шейно-грудной области. У мальчиков и в норме, и при различных проявлениях патологии преобладали показатели левой стороны, а также уровень поясничного отдела позвоночника.
При анализе клинических наблюдений по формам патологии в сагиттальной проекции у детей различного пола прослеживается общая тенденция: у мальчиков к формам спины с усилением изгибов в виде круглой, сутулой, кругло-вогнутой спины, у девочек преобладают уплощенные изгибы спины и гиперлордоз (см. табл. 6).
Табл.6. Распределение детей по полу, возрасту и выявленной патологии позвоночника (n=140)
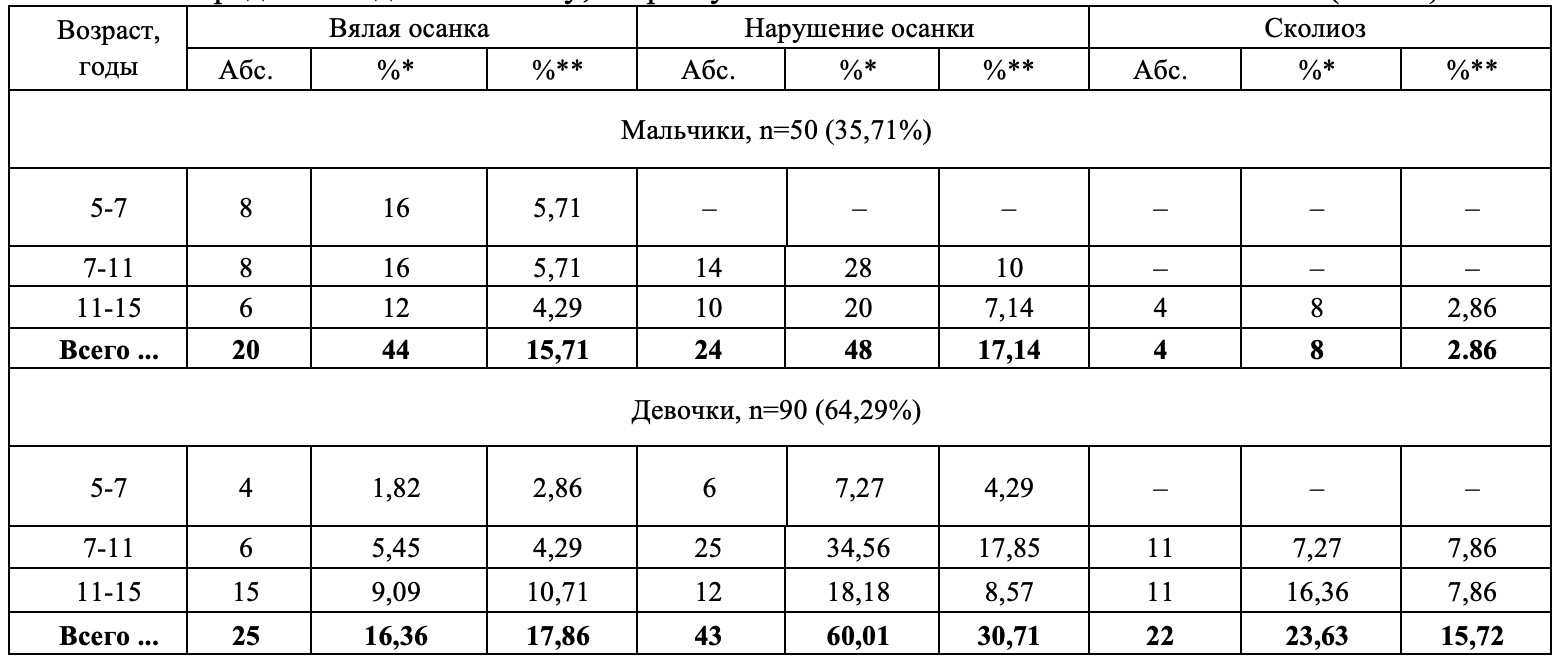
Примечание: * – процент детей одного пола, ** – процент среди общего числа детей
При клиническом осмотре определение состояния осанки пациента идет по пути качественного определения с использованием основных показателей (асимметрия осанки, положение углов лопаток, определение отклонения вертикальной оси позвоночника, наличие перекоса таза, определение относительной длины конечностей).
При обследовании пациента на компьютерном топографе оценка осанки проводится с количественным определением отклонений в трех плоскостях по 12-14 показателям в практической работе и до 40 показателей при определенных разработках и научных исследованиях в определении деформации позвоночника различной степени. При этом следует подчеркнуть, что время, необходимое для обследования или мониторинга и оценки полученных результатов, значительно сокращается.
Таким образом, компьютерная оптическая топография – это новый, недавно разработанный метод. Возможности его применения для ортопедических целей пока еще до конца не изучены. Однако по сравнению с рентгенологическим методом исследования четко определены преимущества метода ТОДП:
1. Решение проблемы ранней диагностики деформации позвоночника в амбулаторно-поликлинических условиях.
2. Трехмерный характер измерения деформаций позвоночника.
3. Возможность выполнения при обследовании функциональных тестов.
4. Возможность сохранения результатов в базе данных сразу после обследования пациентов.
5. Минимальное время съемки (40 мс) и высокая скорость обработки, обеспечивающая получение результатов в момент обследования пациентов.
6. Полная автоматизация процесса ввода снимков пациента и их обработки для получения результатов обследования.
7. Полная безвредность диагностического исследования и для обследуемых, и для обслуживающего персонала.
8. Отсутствие противопоказаний и полная безвредность, позволяющая использовать данный диагностический метод конкретному пациенту хоть каждый день.
9. Сокращение на 70-80% времени объективного лучевого обследования по сравнению с рентгенологическим методом.
10. Обследование всех отделов позвоночника без предварительной специальной подготовки пациента.
11. Возможность использования метода у детей с 5-летнего возраста.
12. Возможность обследования детей в амбулаторно-поликлинических условиях.
Лечение функциональных изменений в позвоночнике и заболеваний позвоночника - проблема многоплановая [1-4, 6—8, 17, 18]. Основным условием успешного лечения является методичность выполнения всех элементов комплексной терапии: разгрузка позвоночника путем уменьшения времени в положении сидя, исключение поднятия тяжестей, ежедневные занятия корригирующей гимнастикой в домашних условиях, повторные курсы (2–3 раза в течение учебного года) массажа мышц спины, занятия некоторыми видами спорта (плавание, лыжи, элементы баскетбола, волейбола) в зависимости от степени изменений опорно-двигательного аппарата, оптимальное питание соответственно возрасту и сопутствующим заболеваниям. Если методики лечебной корригирующей гимнастики для детей с нарушением осанки и деформацией позвоночника отрабатывались годами [4, 7, 17], то слабое или среднее вытяжение в амбулаторной практике применяется редко.
Многие специалисты в разных странах являются сторонниками тракционной терапии. Тракция означает растяжение, которое применяется как главное лечебное средство при определенных заболеваниях. Например, англо-американские специалисты считают этот метод главным при люмбалгии, люмбоишиалгии. Однако во всех случаях речь идет о применении старой техники вытяжения, связанной с неудобствами и психологическим стрессом для больных, в особенности у престарелых пациентов, которых достаточно рискованно (да и опасно!) подвешивать как за ноги, так и за шею.
Идея тракционного устройства Детензор и метода горизонтального растяжения позвоночника с его помощью принадлежит немецкому инженеру-изобретателю Курту Леонарду Кинляйну, Система долговременной тракционной терапии всего позвоночного столба Детензор разработана в 1980 г. и успешно применяется с 1982 г. (в СССР запатентована в 1989 г.) Она исключает любой стресс для пациента [8, 10-12, 17, 18,25,34].
В систему входит тракционный матрац и терапевтический мат для интенсивного тракционного лечения (рис. 6). Мат, на котором пациент лежит на спине, изготовлен из специального суперэластического материала с ребристой поверхностью. Ребра наклонены под строго заданным определенным углом. При укладывании пациента на Детензор его ребра под тяжестью тела начинают отклоняться в стороны и щадяще растягивают мягкие ткани позвоночника, разгружай межпозвонковые диски. Тракционный матрац обеспечивает силу растяжения, равную 5-10% веса тела. Существенным является то, что пациент находится на матраце в горизонтальном положении и не отягощен никакими ремнями и грузами. Благодаря горизонтальному положению пациента стала возможной непрерывная тракционная терапия в течение нескольких недель. При этом торсионные движения пациента (повороты корпуса), частота которых сокращается на 20%, не только не исключаются, а наоборот, желательны.
Данные видеонаблюдения за больными свидетельствуют о том, что даже в острых случаях, связанных с сильными болями, торсионные движения могут быть самыми разными [18]. Сила растяжения терапевтического мата, измеренная специальными приборами, равна 18% веса тела [25].
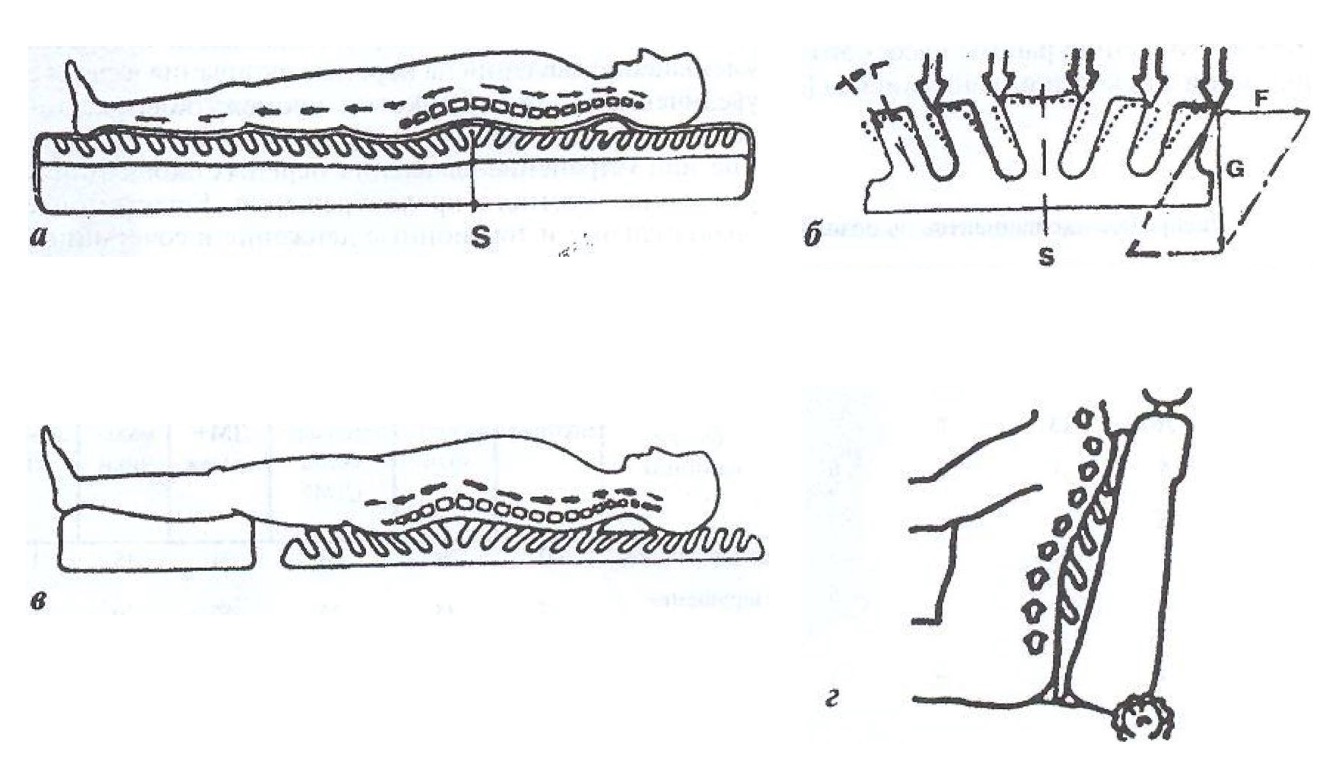 Рис. 6. Система Детензор: а – матрац для ночного сна; б – принцип действия системы; в – терапевтический матрац Детензор (для амбулаторных процедур); г – спинка «Детензор» (может использоваться водителем, машинистом, авиапилотом, служащим офиса, учащимся).
Рис. 6. Система Детензор: а – матрац для ночного сна; б – принцип действия системы; в – терапевтический матрац Детензор (для амбулаторных процедур); г – спинка «Детензор» (может использоваться водителем, машинистом, авиапилотом, служащим офиса, учащимся).
В первую очередь система предназначена для растяжения позвоночного столба. Однако по мере применения стали известны и другие позитивные результаты ее воздействия. Например, постоянно находящиеся в движении ребра не только способствуют усилению растяжения позвоночника, но и производят активный массаж связочного аппарата и внутренних органов, происходит улучшение биомеханики сна, что подтверждают измерения на специальной аппаратуре. Благодаря необычайно высокой точечной эластичности системы исключаются нарушения кровоснабжения кожи [26, 27]. Под влиянием системы Детензор увеличиваются межпозвонковые промежутки, происходит регидратация межпозвонковых дисков, усиливается снабжение их питательными веществами, вследствие чего наступает регенерация тканей, отмечено тотальное расслабление паравертебральной мускулатуры, уменьшение напряжения мышц и связок, уменьшение давления на нервные окончания в связи с увеличением межпозвонковых промежутков, расширение межпозвонковых отверстий вызывает уменьшение или устранение сдавления нервных окончаний и улучшение местного кровообращения. Естественные вращательные и торсионные движения в сочетании с длительно действующей тракционной силой также способствуют улучшению работы насосного механизма и циркуляции жидкости в тканях дисков [22, 23].
Измерения, проведенные в университете г. Базеля, показали, что применение терапевтического мата вызывает увеличение роста пациента от 0,5 до 2,8 см. Длительные исследования выявили максимальное увеличение роста до 3 см. Согласно данным G. Schumpe и G. Froboese [31, 32], система Детензор может исправлять искривление позвоночника. Тракционное действие распространяется вплоть до шейного отдела позвоночника. Возможности применения этой системы не ограничены, так как перерастяжение позвоночника невозможно. Сравнительный анализ результатов различных видов лечения заболеваний позвоночника, проведенный в университетской клинике г. Бонна (Германия), показал коэффициент эффективности лечебной гимнастики 0,89, прерывистого вытяжения – 0,90, а метода Детензор – 0,98 [31, 32]. Система Детензор в 1989 г запатентована в СССР (Патент СССР № 1526566АЗ [12] и применяется в травматологии и ортопедии, педиатрии, пульмонологии, кардиологии, космической и спортивной медицине, при реабилитации.
С 1996 г. в Детской поликлинике Медицинского центра Управления делами Президента Российской Федерации начали применять Детензор-метод (ДМ) у детей с заболеваниями нервной системы и опорно-двигательного аппарата [10, 11]. Мы хотим поделиться первыми результатами лечения в амбулаторных условиях детей с заболеваниями и функциональными нарушениями позвоночника. Расслабление, психодинамическая релаксация – необходимый компонент в комплексном лечении заболеваний опорно-двигательного аппарата, снимающий утомляемость, мышечную скованность, восстанавливающий правильное дыхание.
Мы использовали детензорные маты двух типов жесткости. Тип мата подбирали в зависимости от веса и роста пациентов. Полный курс лечения включал от 9 до 10 процедур. Детензор-метод применяли как самостоятельный метод, так и в сочетании с массажем. Обязательным условием было также проведение курса лечебной корригирующей гимнастики. В неделю проводили две процедуры ДМ продолжительностью от 40 до 50 мин. Некоторые пациенты засыпали во время сеанса, в таких случаях сеанс у детей удлинялся до 60 мин. Методика проведения процедуры подробно описана авторами метода [8, 12, 17, 18, 25].
Мат, на котором ребенок лежит на спине, изготовлен из специального суперэластичного материала с ребристой поверхностью. Ребра наклонены под строго заданным определенным углом. При укладывании ребенка на мат-Детензор ребра мата под тяжестью тела начинают отклоняться в стороны и щадяще растягивают мягкие ткани позвоночника, разгружая межпозвонковые диски.
Лечение ДМ проведено 201 ребенку с различной патологией опорно-двигательного аппарата, из них 139 детей получили полный курс лечения и 62 ребенка – неполный курс лечения, состоявший из 3-6 процедур.
Распределение пациентов по нозологическим формам, возрасту и примененному лечению представлено в табл.7.
Табл. 7. Распределение пациентов по нозологическим формам, возрасту и применяемому лечению.
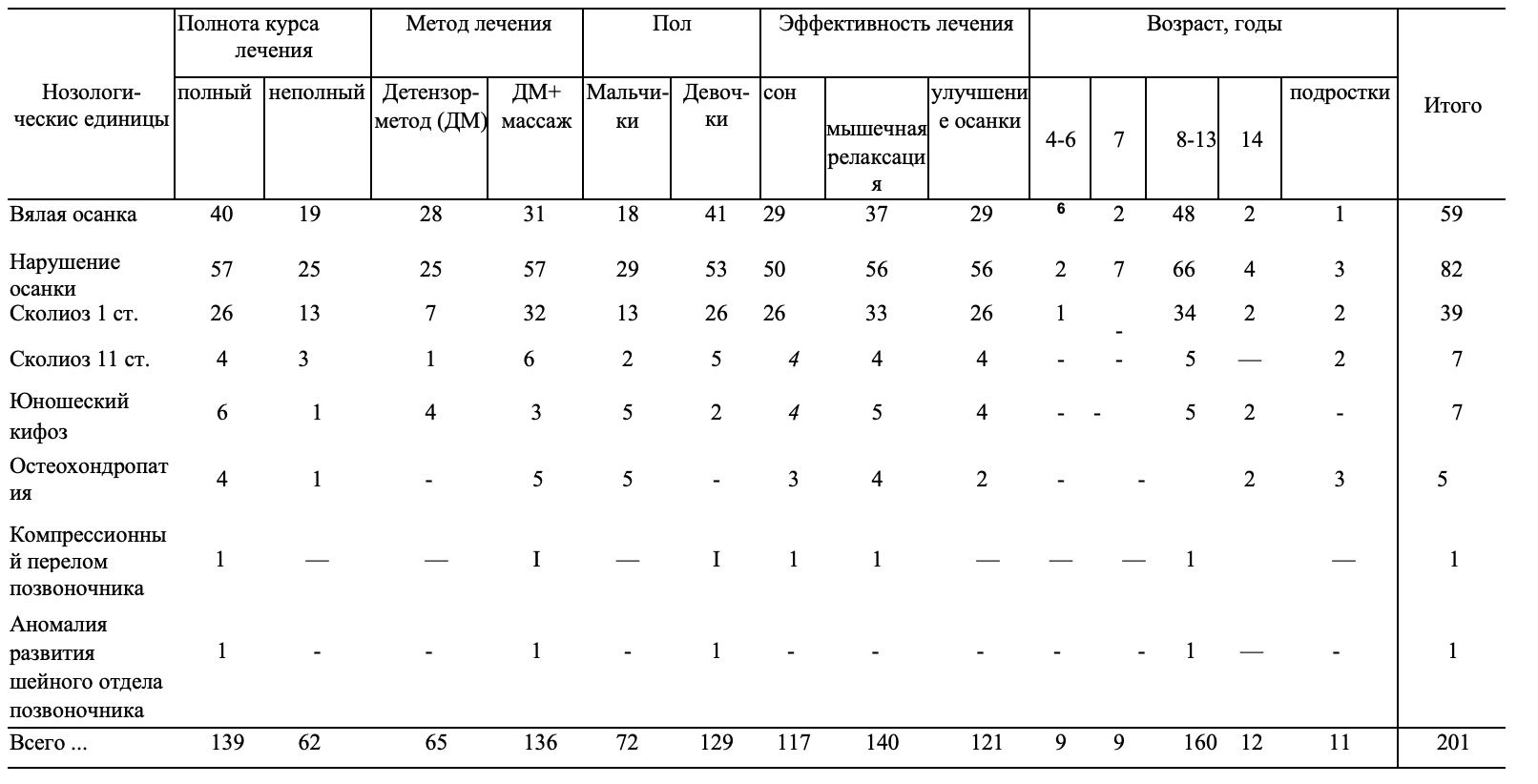
Всем детям измеряли артериальное давление и частоту сердечных сокращений до и после проведения Детензор-терапии. Измерение частоты сердечных сокращений выявило увеличение этого показателя перед проведением процедуры до 106-111 ударов в минуту и нормализацию его после завершения сеанса от 94-91 до 76 в минуту. Аналогичные изменения наблюдались и со стороны артериального давления. До процедуры АД составляло 101/70 и 102/56, а в конце – 99/70 и 85/59 мм рт. ст., причем к концу курса лечения различие этих показателей до и после процедуры уменьшилось. Все пациенты субъективно отнеслись к ДМ весьма положительно и от повторных курсов не отказывались. Практически у всех детей отмечено улучшение самочувствия, снижение утомляемости в школе. По окончании курса лечения у 121 пациента наблюдали улучшение осанки.
Детензор-метод позволил снять напряжение мышц шеи, плечевого пояса, грудного и поясничного отделов позвоночника у детей с вялой осанкой и нарушением осанки.
Наши наблюдения подтвердили целесообразность применения компьютерной топографии как метода объективной оценки результата при использовании Детензор-терапии в комплексном лечении детей с нарушениями осанки различной степени.
В настоящем сообщении мы имеем возможность поделиться первыми результатами оценки эффективности ДМ у детей с заболеваниями опорно-двигательного аппарата. Контроль проведен у 10 детей, прошедших лечение на Детензор-мате.
В качестве примера приводим топограмму пациента до лечения (рис. 7) и после курса Детензор-терапии (рис. 8).
Рис. 7. Рис. 8

Наши наблюдения показывают, что применение ТОДП с целью контроля эффективности ДМ позволяет объективно оценивать непосредственные и отсроченные результаты лечения с применением Детензор-терапии у детей с деформациями позвоночника.
Оптическая топография по своим технологическим преимуществам может занять достойное место как технология XXI века. Важнейшим преимуществом этого метода является возможность применения его в динамическом наблюдении и без оглядки на вредное и опасное воздействие лучей на растущий, развивающийся организм, что особенно важно в педиатрической практике.
ЛИТЕРАТУРА
1. Абальмасова Е.А., Лузина Е.В. Врожденные деформации опорно-двигательного аппарата и причины их происхождения. – Ташкент, 1976.
2. Беленький В.Е., Куропаткин Г.В. Диалог травматолога с биомехаником, – М., 1996.
3. Волков М. В., Дедова В. Д. Детская ортопедия - М., 1972.
4. Волков М.В., Тер-Егиазаров Г.М. Ортопедия и травматология детского возраста – М„ 1983.
5. Зайдман А.М., Трегубова И.Л., Садовая Т.И. // Проблемы хирургии позвоночника и спинного мозга: Тез. докл. Всерос. научно-практич, конф., посвященной 50-летию Новосибирского НИИТО. – Новосибирск, 1996. - С. 79-80.
6. Казьмин А. И., Кон ИИ., Беленький В. Е. Сколиоз. - М., 1981.
7. Каптелин А. Ф. Восстановительное лечение при травмах и деформациях опорно-двигательного аппарата. - М., 1969.
8. Капустин А. В., Балакирева О. В., Кинляйн К. и др. // Клин, вести. 1996 - № 3. - С. 36-38.
9. Кон И. И., Беленький В. Е., Назарова Р. Д. Диспластический сколиоз (механогенез, диагностика, лечение): Методические рекомендации – М., 1994.
10. Михайлова Л. К., Смирнова Т. Н., Тощакова Л. В., Поляков В. Е. // Вести, травматол. и ортопедии им. Н. Н. Приорова. – 1997. - Ns 3. - С. 61-63.
11. Михайлова Л. К., Смирнова Т. //., Тощакова Л. В., Поляков В. Е. // Рос. мед. жури. - 1998. – №2. - С. 32—34.
12. Патент СССР № I526566A3.
13. Садовая Т. Н., Сернадский В. Н., Садовой М. А. и др. // Актуальные вопросы современной медицины: Тез. докл. VI1 науч.- практич. конф, врачей. - Новосибирск, 1997, — С. 70-71.
14. Садовой М. А., Трегубова И. Л., Садовая Т. Н. О реализации программы «Здоровая семья»: Матер, науч.-практич. конф. - Новосибирск, 1966. - С. 28-31.
15. Сернадский В. Н., Садовой М. А., Фомичев Н. Г. Способ компьютерно-оптической топографии тела человека и устройство для его осуществления. Заявка ЕД - 960068.
16. Фомичев Н. Г., Сарнадский В. Н. Мониторинг детской и подростковой патологии позвоночника методом компьютерной оптической топографии: Пособие для врачей. - Новосибирск, 1997.
17. Форстер Д., Кинляйн К., Балакирева О. В., Романов А. И. // Клин, вести. — 1996. — Na 1. — С. 64-65.
18. Dawson Е. G., Kropf М. A., Purcell G. et al. // Optoelectronic evaluation of trunk deformity in scolios // Spine. - 1993. - Vol. 18. -P. 326-7331.
19. Drerup A.) Hlerholzer E. // Clin. Biomech. — 1994. - 561. 9.Г 28-36.'
20. Hoffman D. A., Lonstein J. E., Morin M. M. et al. // J. Nat. Cancer Inst. - 1989. - Vbl. 81. - P. 1370-1371.
21. Junghanns H. // Hippokrates. Stuttgart, 1979.
22. Junghanns H. // Ibid. - 1986.
23. Kamal S. A., Lindseih R. E. // SPJE. - 1981. - Vol. 240. P. 293-295.
24. Kienlein К Die Detensor-Methode. Selbsverlag. - Roethenbach, 1990.
25. Laser T. Bandschetbenieiden. Leitfaden fiir allc mil Krouzschmer- zen. - Zuckschwerdt Vbriag. — Miinchen; Bern; Wien; San Francisco, 1988.
26. Laser T. Krankenpflegejournal. Wring Schwestcrn Revue. — Wiirz- burg, 1988.
27. Lonstein J. E. Patient evalution, Moe’s textbook of scoliosis and other spinal deformities/ Ed. Bradford et al. - Philadelphia, 1987. P. 46 - 87.
28. MurrellG. C., Coonrad R. IR, Moorman С. T., Filsh R. D. // SPIN. 1993.-W. 18.-P. 709-712.
29. Nash C. L., Gregg E, C., Brown R. H., Pillac K. // J. Bone Joint Surg. - 1979. - Vol. 61A - P. 371-375.
30. Schumpe G. // Krankcngymnastik. -1989 — Bd. 41. - S. 541—546.
31. Schumpe G., Froboese G. Die Haltungsanderung der sportlich- beanspruchten Wrbelsaule vor und nach Entiastung dutch die Detensor-Methode. — 1989.
32. Sridar P , Gregg E. А. Ц Invest. Radiol. - 1983. — P. 58—60.
33. Strauss J. Detensor—eine neue unkompliziertc Mogiichkeit dcr Extensionlagerung. — Vfcrlag orthopaedic - Teclmik, 1983
